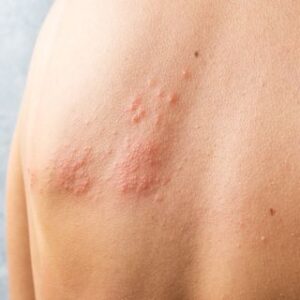
Introdução: o que é herpes zóster?
Primeiramente, herpes zóster, conhecido popularmente como cobreiro, é uma infecção causada pela reativação do vírus Varicela-Zoster (VVZ), o mesmo vírus da catapora, também conhecido como herpes vírus tipo 3.
Contudo, ao contrário da catapora ou varicela, que, na maioria das vezes, ocorre como infecção primária na infância, o herpes zóster manifesta-se anos depois, geralmente em adultos ou idosos, como resultado da queda da imunidade celular. O vírus, após o primeiro contato, permanece latente nos gânglios nervosos por toda a vida, mesmo nos casos em que o indivíduo não se lembre ou tenha tido um quadro muito leve de catapora previamente.
Por isso, quando o sistema imune se enfraquece, ou envelhece, o vírus pode se reativar e migrar ao longo das fibras nervosas, causando inflamação dos nervos periféricos e erupção cutânea dolorosa.
Como surge o cobreiro?
Inicialmente, o herpes zóster surge como dor ou queimação intensa, formigamento ou hipersensibilidade em uma faixa específica do corpo. Poucos dias depois, aparecem vesículas agrupadas em trajeto linear, unilateral, respeitando limites dermátomos.
Além disso, o sintoma mais característico é a dor neuropática, que pode preceder as lesões em até 72 horas. Logo, o diagnóstico precoce é essencial para reduzir complicações e acelerar a resolução.
Estima-se que 1 a cada 3 pessoas terá herpes zóster em algum momento da vida, com maior incidência após os 50 anos (CDC, 2021).
Fatores de risco para herpes zóster
Embora qualquer pessoa que tenha tido catapora possa desenvolver herpes zóster, os seguintes fatores aumentam o risco:
- Idade acima de 50 anos (imunossenescência).
- Imunossupressão (HIV, câncer, uso de quimioterapia ou imunobiológicos).
- Estresse crônico e doenças autoimunes.
- Transplantes de órgãos sólidos ou medula.
De acordo com estudo publicado no *Journal of Infectious Diseases* (2017), o risco de zóster em pacientes imunocomprometidos é até 9 vezes maior do que na população geral.
Principais sintomas do herpes zóster
Ainda que a dor seja o sintoma inicial mais frequente, a doença apresenta evolução típica em fases:
- Fase prodrômica: dor, formigamento, coceira ou sensibilidade local (1 a 5 dias antes das lesões).
- Fase eruptiva: vesículas agrupadas sobre base eritematosa, que evoluem para pústulas, bolhas e crostas.
- Fase de resolução: cicatrização gradual (2 a 4 semanas), mas pode persistir dor intensa – a neuralgia pós-herpética (NPH).
A NPH é a complicação mais comum, especialmente em idosos. Caracteriza-se por dor persistente (>90 dias) após o desaparecimento das lesões, com impacto significativo na qualidade de vida.
Diagnóstico do herpes zóster
O diagnóstico é predominantemente clínico. Na maioria dos casos, não há necessidade de se pedir exames específicos. Contudo, exames laboratoriais podem ser indicados em casos atípicos ou disseminados:
- PCR (Reação em Cadeia da Polimerase): método mais sensível para detectar DNA viral.
- Imunofluorescência direta ou cultura viral (menos usados).
- Sorologia para VVZ: em pacientes com quadro duvidoso.
Portanto, é fundamental diferenciar o cobreiro de outras dermatites, como herpes simples, dermatite de contato e impetigo.
Tratamento do herpes zóster: o que há de novo?
O tratamento precoce com antivirais reduz a intensidade dos sintomas, acelera a cicatrização e diminui o risco de neuralgia pós-herpética. Por isso, recomenda-se iniciar a terapia dentro de 72 horas após o início das lesões.
-
Antivirais sistêmicos
- Aciclovir 800 mg 5 vezes ao dia por 7 a 10 dias.
- Valaciclovir 1000 mg 3 vezes ao dia.
- Famciclovir 500 mg 3 vezes ao dia.
Estudos como o de Wood MJ (*NEJM*, 1994) demonstraram que valaciclovir é mais eficaz que aciclovir em reduzir a dor aguda e a duração das lesões.
-
Analgésicos e controle da dor
- Dipirona ou paracetamol para dor leve.
- Opioides (tramadol, codeína) para dor moderada a intensa.
- Gabapentina e pregabalina são indicadas para controle da dor neuropática aguda e crônica.
- Antidepressivos tricíclicos, como amitriptilina, também são eficazes na NPH.
-
Corticosteroides orais (em casos selecionados)
Podem ser utilizados em combinação com antivirais para reduzir a inflamação e a dor, especialmente em pacientes com dor incapacitante. No entanto, seu uso deve ser cauteloso e por curto prazo, sempre com supervisão médica.
-
Tratamentos adjuvantes e tópicos
- Compressas frias aliviam o desconforto nas fases iniciais.
- Pomadas de capsaicina ou lidocaína podem ser utilizadas em casos de NPH.
Além disso, estudos recentes indicam que o uso de toxina botulínica tipo A pode ser eficaz em pacientes com dor neuropática refratária.
Complicações do herpes zóster
Além da neuralgia, o herpes zóster pode causar:
- Zóster oftálmico: acomete o nervo trigêmeo e pode levar à cegueira.
- Zóster disseminado: mais de 20 lesões fora do dermátomo original, comum em imunodeprimidos.
- Infecção bacteriana secundária das lesões.
- Paralisia facial periférica (Paralisia de Bell)
- Síndrome de Ramsay Hunt: que é a reativação do vírus varicela-zoster nos nervos da face (gânglio geniculado). Os principais sintomas incluem: paralisia facial de um lado do rosto, dor intensa no ouvido, vesículas (bolhinhas)dentro do ouvido ou na região ao redor. Zumbido, perda de audição e vertigem também podem ocorrer.
Em virtude disso, o acompanhamento médico é essencial em casos graves ou localizações especiais.
Vacinação herpes zóster: a principal forma de prevenção
Desde 2017, uma nova vacina recombinante, Shingrix®, foi aprovada em diversos países, incluindo o Brasil. Diferentemente da vacina de vírus vivo atenuado (Zostavax®), a nova fórmula é não-viva e mais segura para imunossuprimidos.
Vacinas disponíveis:
| Vacina | Tipo | Eficácia | Idade recomendada |
| Zostavax® | Vírus vivo | 51% | Acima de 50 anos |
| Shingrix® | Recombinante | >90% | Acima de 50 anos e imunossuprimidos |
De acordo com a Centers for Disease Control and Prevention (CDC), a eficácia da Shingrix permanece acima de 85% mesmo após 4 anos da aplicação.
No Brasil, a vacina está disponível em clínicas privadas, e sua incorporação ao SUS está em avaliação para grupos de risco.
O que dizem as diretrizes internacionais?
A American Academy of Neurology (AAN) e a Infectious Diseases Society of America (IDSA) recomendam:
- Antivirais em todos os pacientes imunocompetentes com mais de 50 anos.
- Início do tratamento até o 3º dia de lesão.
- Uso de vacinas mesmo em pacientes que já tiveram episódios anteriores.
Já a Sociedade Brasileira de Dermatologia (SBD) endossa a vacinação preventiva e o tratamento precoce para reduzir complicações.
Considerações finais
Em suma, o herpes zóster, ou cobreiro, representa uma doença reemergente, associada ao envelhecimento populacional e ao aumento da imunossupressão. Mas, em todas as fases o acompanhamento médico é sempre importante.
Embora o tratamento antiviral seja eficaz, o desafio maior está na prevenção da neuralgia pós-herpética, que pode durar meses ou anos.
Por isso, a vacinação profilática e o diagnóstico precoce são os pilares atuais para o controle da doença, conforme demonstram diretrizes internacionais e estudos recentes.
A atualização constante dos profissionais de saúde e o acesso à vacinação são estratégias fundamentais para melhorar o manejo clínico e reduzir o impacto do herpes zóster na população.